(통권 172호 2018.11.01. 논문2-2)
논문 : 의료비 증가의 가장 큰 요인은 의사 수 증가인가? ②
(「니키 교수의 의료시평(164)」 『문화련정보』 2018년 11월호(488호) : 18~26쪽)
 |
2. 인나미 이치로의 의사 수 「최대 요인」설 검토
인나미 이치로의 실증연구의 개요
다음으로, 인나미 이치로가 의료비 증가의 「최대의 요인은 의사 수」라는 결과를 찾아낸 실증연구에 대해 검토합니다(1). 그는 <표2>에 제시한 바와 같이 1983~2012년(29년간)의 지역건강보험 데이터를 이용해 피(被)설명 변수로 1인당 지역건강보험 의료비, 설명 변수로서 도도부현별 수요 측면의 6개 변수와 공급 측면의 5개 변수(합계 11개 변수. 의료비 수준의 정적(靜的) 결정구조) 및 각 연도의 연차 더미(dummy)(29개 변수)를 「동시 투입」하는 「의료비의 분석모델」을 만들어, 「선형(線形) 패널 데이터」 분석을 하고 있습니다. 「정적 결정구조」를 나타내는 변수는 연도별 단계별(Stepwise) 횡단면 분석에 의해 선택하고 있습니다. 분석의 제1단계에서는 연차 더미를 더하지 않는 분석을 하고, 제2단계에서 연차 더미를 더한 분석을 하고 있습니다. 그리고 그의 모델에서는 의료기술 발전은 변수로 투입되고 있지 않습니다. 그것은 「도도부현 레벨에서 장기간에 걸쳐 동일한 기준으로 측정된 적절한 지표가 없다」라는 이유 때문입니다(1:120쪽).
<표 2> 의료비의 분석 모델의 기본구조
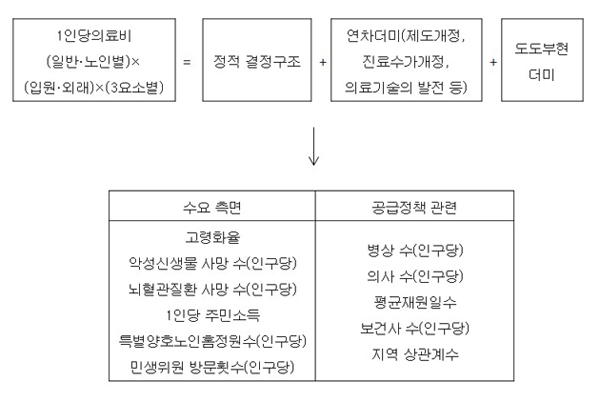 |
| 출전 : 印南一路 『再考・療費適正化』 有斐閣, 89쪽. |
그 결과, <표3>에 나타낸 지역건강보험 의료비 증가의 요인을 얻고 있습니다. 지역건강보험 의료비에 대한 유의한 수준 탄력성을 얻을 수 있었던 것은 10개 변수로, 최대의 「수준 탄력성」을 얻을 수 있었던 것은 의사 수(인구당)이며, 연차 더미 없는 경우 0.94, 연차 더미가 있는 경우 0.54였습니다. 이 결과는 연차 더미가 있는 경우 의사 수가 10% 증가하면(감소하면) 의료비는 5.4% 증가하는(감소하는) 것을 의미합니다. 이것에 대해서 1인당 주민소득의 수준 탄력성은 연차 더미가 없는 경우는 0.65로 유의했습니다만, 연차 더미가 있는 경우는 유의가 아니게 되었습니다. 인나미 이치로는 이 결과에 근거해 「1인당 도도부현 지역건강보험 의료비의 수준을 높이는 최대의 요인은 의사 수이다」라고 결론짓고 있습니다.
<표 3> 지역건강보험 의료비 증가의 요인 비교 (일반・노인 합계)
 |
|
■ 연차 더미 없음, □ 연차 더미 있음
주 1. 선형 패널데이터 모델(수준 대수(對數) 모델)
2. 숫자는 1인당 지역건강보험 의료비 총액(1983~2012년)에 대한 각 요소의 수준 탄력성을 나타냄
3. 조정완료 결정계수(overall)는 연차 더미 없음 0.87, 연차 더미 있음 0.95.
출전 : 印南一路 『再考・療費適正化』 有斐閣, 94쪽.
|
인나미 이치로의 분석·해석에 대한 의문 [주]
|
다만, 저는 인나미 이치로의 분석·해석에 큰 의문을 가지고 있습니다. 최대의 의문
은 연차 더미를 넣지 않은 제1단계의 분석 결과는 도도부현 레벨의 횡단면 분석
에 매우 가깝습니다. 전술한 것처럼, 일본에서는(정확히는 전 국민을 대상으로 한
공적 의료보장제도가 있는 나라에서는 어디서나), 소득과 의료비의 관계는 개인
레벨과 도도부현 레벨 모두 매우 적게 되어 있는 것은 당연하고, 그 결과로 의사
수가 최대의 요인으로 된 것은 기존의 많은 연구에서도 확인되고 있습니다.
거기에 연차 더미를 더하면 1인당 주민소득의 수준 탄력성이 유의하지 않게
되는 것은, <표3>에 나타낸 것처럼 연차 더미에는 「제도 개정, 진료수가 개정,
의료기술의 진보 등」의 잡다한 요인이 포함되어 있기 때문에, 제1단계에서 이미
과소평가되고 있는 주민 소득의 수준 탄력성이 더구나 적게 되기 때문이라고
생각합니다.
인나미 이치로는 「일본 의료비의 증가 요인에 대해서 말하려면 일본의 데이터에
의한 분석이 필요하고, 선진국의 보편성 높은 연구 성과가, 만일 그것이 일본을
제외한 국가들에서 보편적이라 해도 그것을 무비판적으로 받아들이는 것은 위험
하다」라고 말하고, 본인의 결과와 국제적인 연구 결과의 괴리의 원인으로서 다음
의 3가지를 들고 있습니다(1:117-118쪽).
|
「우선, 여러 나라와 달리 일본은 공정가격 제도를 채택하고 있어 의료서비스의 가격이 상당히 컨트롤 되고 있으므로, 의료서비스의 이용에 관해서 소득에 의존하는 부분이 적다는 것이다. 또한 일반국민은 전국민건강보험, 월액의 가구 단위에서의 지불 상한액인 고액요양비제도6)의 정비, 그리고 의료기관을 자유롭게 선택할 수 있는 접근성(free access) 덕분에 원칙적으로 소득에 상관없이 상당한 수준의 의료접근이 보장되어 있다. 따라서 그러한 의미에서도 소득에 대한 의존도가 적게 된다. 또 하나는, 주민소득 자체의 상승도가 그 이전의 시절과 비교해서 작다는 것이다. 변화가 작은 변수의 계수는 크게 나오지 않는다. 1973~81년의 분석도 실시했지만(결과는 본서에는 있다), 거기에서의 최대의 의료비 증가요인은 소득이며(더구나 계수가 1을 넘는다), 실제 이 시기에 주민소득은 급증하고 있다」
그러나 첫 번째 요인은 전국민을 대상으로 한 공적 의료보장제도가 있는 국가에 공통적으로 있는 것으로 일본의 독자적인 요인이라고는 말할 수 없습니다. 두 번째 요인으로 지적되고 있는 고액요양비제도는 일본의 독자적인 제도입니다만, 미국 이외의 고소득국가의 공적 의료보장제도의 환자 부담률·액은 일본보다 훨씬 낮기 때문에, 고액요양비제도가 없어도 소득에 관계없이 의료기관에서 수진할 수 있도록 되어 있습니다. 세 번째 요인은 일본 의료비 증가의 최대의 요인은 의사 수 증가라는 인나미 이치로의 주장의 부분 부정으로 되어 있습니다.
따라서 저는 한 국가의 총의료비의 증가요인 분석은 기본적으로는 시계열 분석으로 실시해야 하며, 도도부현별 데이터가 아닌 전국 평균의 데이터를 이용해야 한다고 판단하고 있습니다. 패널 데이터는 횡단면 분석과 시계열 분석을 통합하고 있다고 하는데, 도도부현별 데이터가 대량으로 포함되는 경우는 한없이 횡단면 분석에 가까워지기 때문입니다. 인나미 이치로는 「의료비의 증가 요인(지역차의 요인이기도 하다)」 등의 기술(1:61쪽)에서 판단하여, 전술한 거시적 의료비 분석에 있어서의 시계열 분석과 횡단면 분석과의 큰 차이에 충분한 주위를 기울이지 않는 것 같습니다.
의학부 정원의 대폭 감축은 불가능
마지막으로 의료비 억제를 위해서는 「의학부 정원 삭감과 보험의(保險醫) 정원제 도입이 필요하다」라는 인나미 이치로의 주장 중에, 적어도 의학부의 정원 삭감은 의사 수(인구당) 삭감으로 연결되지 않고 결과적으로 의료비 억제 효과도 생기지 않는 것을 나타냅니다.
이나미 이치로의 주장의 근거는 말할 것도 없이, 의사 수를 10% 삭감하면 의료비는 5.4% 감소한다는 결과에 근거하고 있습니다. 연차 더미가 있는 경우). 그러나 1980년대 이후의 일본의 데이터를 보면, 의학부 정원의 삭감은 반드시 의사 수(인구 당)를 감소시키는 것은 아닙니다.
「서론」에서 말했듯이, 일본에서는 1980년대에 의학부의 정원 삭감이 실시되었습니다. 구체적으로는 총입학 정원은 1984년도의 8,360명에서 2000년의 7,695명으로 8.0% 삭감되었습니다. 그러나 인구 10만명 대비 의사 수는 1980년 133.5명→ 1990년 171.3명→ 2000년 201.5명→ 2012년 237.8명으로 계속 증가하고 있습니다(『의사·치과의사·약제사 조사』. 향후, 의학부의 정원 삭감이 이루어진다고 해도 같은 기간에 인구 감소도 진행되기 때문에, 인구 10만명 대비 의사 수가 향후도 계속 증가할 것은 확실합니다. 더구나 일본의 인구 10만명 대비 의사 수가 OECD 가입국 중 최저 수준인 것을 감안하면(6:15쪽), 1980~1990년대의 삭감을 큰 폭으로 웃돌아 의료비 삭감으로 연결되는 의학부 정원의 삭감은 정치적으로 불가능하다고 생각합니다. 이상으로부터 인나미 이치로가 얻은 의사 수의 수준 탄력성의 수치가 타당한 경우에도, 의사 수 억제는 의료비 억제의 유효한 수단은 될 수 없다고 말할 수 있습니다.
결론 - 「마법의 지팡이는 존재하지 않는다」
이상의 분석으로부터 인나미 이치로의 연구로 종래의 거시적 의료비 분석과 달리 소득이 의료비 증가의 유의 변수가 아니고 의사 수가 최대의 요인이 된 것은, 그의 「의료비의 분석 모델」 분석이 끝없는 횡단면 분석(도도부현간 의료비 격차의 요인 분석)에 가까웠기 때문이라고 판단할 수 있습니다. 의학부 정원의 삭감에는 의료비 억제 효과가 없는 것도 나타냈다고 생각합니다.
저는 의사 수나 의학부 정원의 문제는 인구감소 사회에 있어서 의료 욕구(needs)와 의사의 지리적·진료과 편차의 문제, 전문직 양성의 방안으로서 고찰해야 하는 것으로, 거기에 근거도 명확하지 않은 의사 수와 의료비의 관점을 결부시켜서는 안 된다고 생각합니다(18).
추가하여 인나미 이치로는 일본 의료비 증가의 「최대의 요인은 의사 수였다」라고 큰 목소리를 내는 한편, 「의사 수의 영향력은 압도적이라고까지는 말할 수 없고, 의사 수만 억제하면 의료비 전체를 억제할 수 있다고 하는 정도의 것은 아니다」, 「[의사 수를 포함] 투입한 변수를 포함하는 한, 의료비를 극적으로 억제하는 독단의 방법은 없다」, 「특정의 변수가 움직이면 의료비 증가가 그 이상으로 변화한다고 하는 『마법의 지팡이』는 존재하지 않는다」라고 인정하고 있습니다(1:93, 95, 120쪽). 저도 이 인식에 찬성합니다. 그에게는 앞으로 이러한 냉정한 인식을 전면으로 내세운 정책 제언이 이루어지기를 기대합니다.
[주] 다른 요인의 분석 결과는 타당하다
|
본문에서는 인나미 이치로의 실증연구의 결과 중에서 소득과 의사 수에 대해서
만 검토했습니다. 그 밖의 주요 요인의 분석 결과는 다음과 같습니다 (번호는
제가 붙였습니다): ① 평균 재원일수는 (중략) 의료비 적정화 정책의 주요 요인
중 하나인데, (중략) 오히려 의료비 증가 요인이다. ② 인구의 고령화는 1인당
의료비의 커다란 증가요인은 아니다. ③ 의료비 적정화 정책으로서의 보건예방
활동이나 특별양호노인홈 건설(특별양호노인홈 정원 수의 증가)은 의료적정화
효과에 대해서는 그다지 기대할 수 없다(1:95-960). 인나미 이치로는 「이러한 결과
는 종래의 횡단면(cross section) 분석 연구와 시계열 분석 연구의 성과와 모순되
는 것이 아니고, 오히려 통합한 결과가 되기도 한다」라고 해석하고 있어, 저도
그것은 타당하다고 생각합니다.
또한 인나미 이치로는 두 번째의 원저 논문의 개요에서 「의료비 증가의 최대의
요인은, 자주 들어서 고령화나 의료경제학의 통설이 되고 있는 소득이나 의료기술
의 발전이 아닌 의사 수의 증가였다」(8:50)라고 쓰고 있는데, 「의료기술의 발전도
아니다」는 것은 조금 지나친 것(flying) 같습니다. 왜냐면 문헌에서 소개하고 있는
것처럼 이나미 인치로의 의료비의 분석모델에는 의료기술 발전은 변수로 투입되
고 있지 않기 때문입니다. 다만, 인나미 이치로도 저서에서 인용하고 있는 것처럼
저의 1995년 실증연구에서 「적어도 1980년대 이후(90년대 중반까지)는 후생노동성
이 의료기술의 발전 그 자체를 의료비 적정화 정책의 대상으로 했기 때문에,
의료기술 발전은 일본에서는 의료비(정확하게는 의료비 수준(국민의료비를 국민
소득, 국민총생산에서 수축(deflate)하여 추계)-니키) 증가의 『주요 요인』은 아니다」
라는 결과를 얻고 있습니다(1:80쪽, 19).
|
감사 말씀 : 본고를 정리하는데 있어서 켄죠 요시카즈(게이오대학 교수)에게 다양한 교시를 가르침을 받았습니다. 진심으로 감사드립니다. ♧
* 문헌 ------------------------------------------------------------------------------
|
(1) 印南一路 『再考・医療費適正化』 有斐閣, 2016, 47~120쪽
(第2部 医療費の増加要因を分析する).
(2) 印南一路 「医療費増加の主要因」 『週刊社会保障』 2018.7.9.일호 : 28~29쪽.
(3) 権丈善一 「医療費マクロ分析と医療費将来予測の意味」 『三田商学研究』 38(5) : 107~116,
1995.
(4) 権丈善一 「総医療費水準の国際比較と決定因子をめぐる論点と実証研究」 『講座*医療経済・
政策学』 第1巻, 勁草書房, 2006, 153~180쪽. (権丈善一 『医療年金問題の考え方-再分配政策の
政治経済学Ⅲ』 慶應義塾大学出版会, 2006, 59~91쪽 : 「補論」를 가필함).
(5) 二木立 「医師数と医療費の関係を歴史的・実証的に考える」 『月刊/保険診療』64(3) :
49~55쪽(『医療改革と財源選択』 勁草書房, 2009, 165~180쪽. 『医療経済・政策学の探求』
勁草書房, 2018, 445~460쪽).
(6) Martin JJM, et al: Review of the literature on the determinants of healthcare expenditure.
Applied Economics 43 : 19~46, 2011.
(7) 印南一路 『「都道府県別パネルデータを用いた医療費増加要因の分析」 報告書』
医療経済研究機構, 2015.
(8) 印南一路 「政策シンクネット報告書 第Ⅱ部 国民健康保険医療費の増加要因に関するパネル分
析」 2016(전문이 인터넷 상에 공개).
(9) Newhouse, JP : Medical-care expenditure : A cross-national survey. Journal of Human
Resources, 12 : 115~125, 1977.
(10) 前田由美子 「医療関連データの国際比較-OECD Health Statistics 2018を中心に」
日本医師会総合研究機構 ワーキングペーパー No.415, 2018(인터넷 상에 공개).
(11) Getzen, TE : Macroeconomics and health care spending. In : PogodzinskiJM (ed) :
Readings in Public Policy, Blackwell, 1995, pp.29~63.
(12) 「『医療費の将来見通しに関する検討会』 議論の整理」 2007.7월(인터넷 상에 공개)
(13) 二木立 「人口高齢化は医療費増加の主因か?」 『日本の医療費』 医学書院, 1995, 2~25쪽
(『医療経済・政策学の探求』 122~149쪽).
(14) Newhouse JP : Medical care costs : How much welfare loss? Journal of Economic
Perspectives 6(3) : 3~21, 1992.
(15) Newhouse JP : An iconclastic view of health care cost containment. Health Affairs 12
(Supple) : 152~171, 1993.
(16) Gerdtham UG, et al : The determinants of health expenditure in the OECD countries :
A pooled data analysis. In: Zweifel P (ed) : Health, the Medical Profession, and Regulation.
Kluwer Academic Publishers, 1998, pp.113~134.
(17) Cooper RA, Getzen TE, et al: Economic expansion is a major determinant of physician
supply and utilization. Health Services Research 38(2) : 675~696, 2003.
(18) 二木立 「『医師・看護師等の働き方ビジョン検討会報告書』の複眼的検討」 『文化連情報』
2017.6월호 : 16~21쪽.
(19) 二木立 「技術進歩は1980年代に医療費水準を上昇させたか?
-技術進歩と医療費抑制政策との関係の検討」 『日本の医療費』 医学書院, 1995, 85~122쪽.
|
역자 주6) 우리나라의 본인부담상한제와 유사함.
니키 류(원저자) / 이영숙(번역) / 김도훈(감수) news1@silverinews.com
<저작권자 © 실버아이뉴스, 무단 전재 및 재배포 금지>

![[이갑숙의 실버레(뇌)크리에이션] 몇 번이나 행복하셨나요?](/news/photo/202404/14605_13047_1829.jpg) [이갑숙의 실버레(뇌)크리에이션] 몇 번이나 행복하셨나요?
[이갑숙의 실버레(뇌)크리에이션] 몇 번이나 행복하셨나요?





