(ХыБЧ 174ШЃ 2019.01.01 ГэЙЎ 2)
ГэЙЎ ЃК РЧЗсАцСІ・СЄУЅЧаРЧ АќСЁПЁМ 2018ГтЕЕ ЕПНУ АГСЄРЛ РаДй
(ЁККДПјЁЛ 2018Гт 12ПљШЃ(77БЧ 12ШЃ) ЃК 928ЂІ933ТЪ)
 |
Ём 2018ГтЕЕ СјЗсМіАЁ・АГШЃМіАЁ ЕПНУ АГСЄПЁМ СжИёЧиОп Чв АЭРК ДйРНРЧ 4АЁСіРЬДй.
Јч 7Ды1 КДЕПАњ 10Ды1 КДЕПРЧ ЁИРчЦэ・ХыЧеЁЙ, Јш 200КДЛѓ ЙЬИИ СпМвКДПјРЬ СіПЊЦїА§
ФЩОюПЁ ТќАЁЧЯЕЕЗЯ УЫСј, Јщ РЧЗсБтАќРЧ ЁИКЙЧеУМЁЙШРЧ РхЗС, Јъ ПфОчКДЛѓРЬ АГШЃРЧЗс
ПјРИЗЮ РќШЏЧЯЕЕЗЯ АЗТЧЯАд РЏЕЕ.
Ём АГШЃРЧЗсПјРЧ УЂМГРК РЧЗсРЮАњ ШФЛ§ГыЕПМКАњРЧ НХЗкАќАш ШИКЙПЁ ХЉАд БтПЉЧбДй.
2018ГтЕЕРЧ СјЗсМіАЁ・АГШЃМіАЁ ЕПНУ АГСЄПЁ ДыЧиМДТ РЬЙЬ ИЙРК ЧиМГРЬ ГЊПдАэ, И№ЕЮ ЧбАсААРЬ БиШї ГэИЎРћРЬАэ АдДйАЁ ФЁЙаЧб АГСЄРЬЖѓАэ ГєРК ЦђАЁИІ ЧЯАэ РжНРДЯДй. СјЗсМіАЁ АГСЄРЧ ЛчНЧЛѓРЧ УЅРгРкРЮ ЛчФкРЬ ИЖЛчЙЬ(кояЬясфЂ) РЧЗсАњРх(ДчНУ)ЕЕ, РЬЙј АГСЄПЁМДТ ЁИРЧЗсАшАЁ МіЗЙЙйФћИІ ЧЯГЊЗЮ ЧЯПЉ БМЗЏАЁАд ЧЯЕэРЬ ЛѓШЃ ЧљЗТЧбДйДТ ПјИЎ・ПјФЂРЛ СпНУЧЯЕЕЗЯ ГыЗТЧпДйЁЙЖѓАэ НКНКЗЮ РЮСЄЧЯАэ РжНРДЯДй(1). РњЕЕ, ОЦКЃ НХСЖ ГЛАЂПЁ РЧЧи СјЗсМіАЁ КЛУМПЭ АГШЃМіАЁРЧ РЮЛѓ ЦјРЬ ОрАЃРЧ СѕАЁПЁ БзУЦДйАэ(АЂАЂ 0.55%, 0.54%) ЧЯДТ СІОрРЧ ЙќРЇ ГЛПЁМДТ, РЬЗЏЧб ЦђАЁПЁ ДыЧи ХЋ ЦВПЁМДТ ЕПРЧЧеДЯДй.
РњДТ ЛчФкРЬ РЧЗсАњРхРЬ РЬЙј АГСЄПЁ ДыЧб РЮХЭКф БтЛчПЁМ, ЁИЛчШИКИРхСІЕЕАГЧѕБЙЙЮШИРЧ КИАэМЁЙ(2013Гт)ПЁДТ О№БоЧЯДТ ЙнИщ, ЁИКИАЧРЧЗс 2035ЁЙ(2015Гт)ПЁДТ О№БоЧЯСі ОЪРК АЭПЁЕЕ СжИёЧпНРДЯДй(2,3). РЬАЭРК ЁИБЙЙЮШИРЧ КИАэМЁЙАЁ ЧіРчПЁЕЕ ШФЛ§ГыЕПМКРЧ ЛчШИКИРх АГЧѕРЧ СіФЇРЮ ЙнИщ, НУПРРкХА ОпНКШїЛч(塩ајїСЮљ) ШФЛ§ГыЕПДыНХ(ДчНУ) ОЦЗЁПЁМ ЁИ2035ГтРЧ КИАЧРЧЗсРЧ ЙцЧтЁЙРЛ СІНУЧЯПДДйАэ МБРќЕШ ЁИКИАЧРЧЗс 2035ЁЙАЁ ШФЛ§ГыЕПМКГЛПЁМДТ ЁИЛчЙЎМ(онйўпі)ЁЙШ ЕЧАэ РжДТ АЭРЛ НУЛчЧЯАэ РжНРДЯДй.
КЛАэПЁМДТ СіИщРЧ СІОрРИЗЮ РЮЧи СјЗсМіАЁ・АГШЃМіАЁ ЕПНУ АГСЄРЧ ИСЖѓРћРЮ АЫХфДТ ЧЧЧЯАэ РЧЗсАцСІ・СЄУЅЧаРЧ АќСЁПЁМ, РЬЙј СјЗсМіАЁ АГСЄРЧ 4АЁСі ЁИБтКЛРћ НУСЁЁЙРЧ УЙ ЙјТАЗЮ СІНУЕЧАэ РжДТ ЁИСіПЊЦїА§ФЩОю НУНКХлРЧ БИУрАњ РЧЗсБтДЩРЧ КаШ・АШ, ПЌАшРЧ УпСјЁЙПЁ АќЗУЕШ ДйРНРЧ 4АЁСіЗЮ СМЧєМ АЫХфЧеДЯДй(АГШЃМіАЁ АГСЄПЁМЕЕ ЁИСіПЊЦїА§ФЩОю НУНКХлРЧ УпСјЁЙРЬ УЙ ЙјТАЗЮ СІНУЕЧАэ РжНРДЯДй). Јч 7Ды1 КДЕПАњ 10Ды1 КДЕПРЧ ЁИРчЦэ・ХыЧеЁЙ, Јш 200КДЛѓ ЙЬИИ СпМвКДПјРЬ СіПЊЦїА§ФЩОюПЁ ТќАЁЧЯЕЕЗЯ УЫСј, Јщ РЧЗсБтАќРЧ ЁИКЙЧеУМЁЙ ШРЧ РхЗС, Јъ ПфОчКДЛѓРЬ АГШЃРЧЗсПјРИЗЮ РќШЏЧЯЕЕЗЯ АЗТЧЯАд РЏЕЕ.
ЖЧЧб, РњДТ РЬЙј СјЗсМіАЁ АГСЄПЁМ ЗЮКПСіПј МіМњРЧ КИЧш РћПыРЛ ХЋ ЦјРИЗЮ ШЎДыЧЯИщМЕЕ, БтСИ МіМњАњ КёБГЧЯПЉ УпАЁРћ ШПАњРЧ ПЁКёЕЇНК(evidence)АЁ ГЊХИГЊСі ОЪОЦМ АЁЛъ СЁМіИІ КИЗљЧб АЭРК, ЧтШФРЧ РЧОрЧА・РЧЗсБтМњРЧ КёПы ДыКё ШПАњ ЦђАЁРЧ ЙцЧтРЛ АЫХфЧЯДТЕЅ РжОюМ ИХПь СпПфЧЯДйАэ Л§АЂЧеДЯДй. БзИЎАэ СЛ Дѕ Л§АЂЧи КИОЦЕЕ КёПы ДыКё ШПАњ ЦђАЁДТ ЁИРЧЗсСЄУЅРћЁЙРИЗЮДТ ЙњНс ГЁГЕДйАэ ЦЧДмЧЯАэ РжНРДЯДй. РЬ СЁПЁ ДыЧиМДТ КАЕЕРЧ ГэЙЎРИЗЮ РкММЧЯАд ГэЧЯПДРИЙЧЗЮ РаОю СжНУБт ЙйЖјДЯДй(4, 5).
ЁИРЯЙнКДЕП РдПјБтКЛЗсЁЙДТ ЁИЛчШИКИРх・СЖММ РЯУМ АГЧѕЁЙРЧ ЦѓБт
ИЛЧв АЭЕЕ ОјРЬ РЬЙј СјЗсМіАЁ АГСЄ РќУМРЧ УжДыРЧ ЧйНЩРК, СОЗЁРЧ 7Ды1 КДЕПАњ 10Ды1 КДЕПРЧ РдПјБтКЛЗсИІ ЁИРчЦэ・ХыЧеЁЙЧб 7ДмАшРЧ ЁИБоМКБтРЯЙн РдПјБтКЛЗсЁЙРЧ НХМГРдДЯДй
<БзИВ 1>.
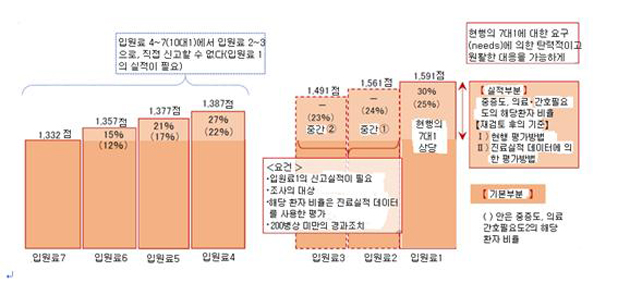
<БзИВ1> ЁМ2018ГтЕЕ АГСЄЁН БоМКБтРЯЙн РдПјБтКЛЗс
 |
| УтРќ : ШФЛ§ГыЕПМК КИЧшБЙ РЧЗсАњ ЁИ2018ГтЕЕ СјЗсКИМіАГСЄРЧ АГПф, РЧАњЅАЁЙ(2018Гт 3Пљ 5РЯ ЦЧ) 9ТЪ. |
СОЗЁДТ 7Ды1 КДЕПАњ АЁЛъ УжАэ ЗЉХЉРЮ 10Ды1 КДЕПАњРЧ РдПјЗс ТїРЬДТ 204СЁРЬГЊ ЕЧОњОњДТЕЅ, АГСЄ ШФДТ РдПјЗс1(БИ(ЯС) 7Ды1 КДЕП. 1,591СЁРИЗЮ КЏАц ОјРН)Ањ РдПјЗс2(БИ 10Ды1 КДЕПРЧ УжАэ ЗЉХЉ. 1,561СЁ)РЧ ТїРЬДТ КвАњ 30СЁЙлПЁ ЕЧСі ОЪРЛ ИИХ УрМвЕЧОњНРДЯДй. АдДйАЁ РдПјЗс2ПЁМ АЃШЃСїПј ОпАЃЙшФЁАЁЛъРЛ УыЧЯИщ, РдПјЗс1Ањ ААРК СЁМіАЁ ЕЫДЯДй. ДйИИ, РдПјЗс2・3РК БИ 7Ды1 КДЕПРЧ НХАэ НЧРћРЬ ЧЪПфЧЯАэ, БИ 10Ды1 КДЕПРИЗЮКЮХЭРЧ НХАэ КЏАцРК Чв Мі ОјНРДЯДй.
РдПјЗс2РЧ АЃШЃ ЙшФЁДТ 10Ды1ЗЮ ОчШЃЧЯБт ЖЇЙЎПЁ, БИ 7Ды1 КДЕПКИДй АЃШЃСїПј КёПыРЬ ХЋ ЦјРИЗЮ РњЧЯЧЯАд ЕЧЙЧЗЮ ЛѓДчЧб МіРд СѕАЁАЁ ЕЫДЯДй. ЕћЖѓМ КДПјДмУМГЊ КДПј АцПЕРкРЧ ДыКЮКаРК РЬ АГЧѕРЛ ШЃРЧРћРИЗЮ ЙоОЦЕщРЬАэ РжНРДЯДй. РњЕЕ РЬ АГЧѕРЬ СОЗЁРЧ 7Ды1 РдПјБтКЛЗсПЭ 10Ды1 РдПјБтКЛЗсПЭРЧ ХЋ АнТїИІ СйРЬДТЕЅ РжОюМДТ Бз ГЊИЇДыЗЮ ЧеИЎРћРЬЖѓАэ ЦЧДмЧЯАэ РжНРДЯДй.
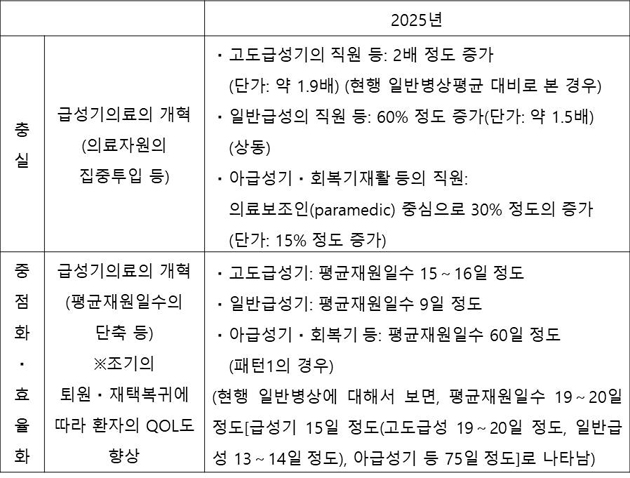
ДйИИ, РЬ ЁИРчЦэ・ХыЧеЁЙРЬ СІЕЕЛѓРИЗЮДТ БоМКБтКДЛѓРК БИ 10Ды1 АЃШЃИІ БтКЛРИЗЮ ЧЯАэ РжРИИч, РЧЗсСЄУЅРЧ АќСЁПЁМ КИИщ СпПфЧб ЙЎСІСЁРЛ ОШАэ РжДйАэЕЕ Л§АЂЧеДЯДй. БзАЭРК ЙЮСжДч СЄБЧ НУДыПЁ АсСЄЕЧОю ОЦКЃ ГЛАЂЕЕ БзАЭРЛ ДфНРЧЯАэ РжДТ(ЧиОпИИ ЧЯДТ) ЁИЛчШИКИРх・СЖММ РЯУМ АГЧѕЁЙПЁМ СІНУЕЧАэ РжДј ЁИРЧЗс・АГШЃПЭ АќЗУЕЧДТ РхБт УпАшЁЙ(2011Гт 6Пљ) СпПЁ 2025ГтЕЕБюСі ИёЧЅЗЮ ЧиОп Чв ЁИБоМКБтРЧЗсРЧ АГЧѕ(РЧЗсРкПјРЧ С§Сп ХѕРд Ею)ЁЙ<ЧЅ1>РЬ, РЬЙј АГСЄРИЗЮ УжСОРћРИЗЮ КвАЁДЩЧЯАд ЕЧОњБт ЖЇЙЎРдДЯДй. БИУМРћРИЗЮДТ ЁИРхБт УпАшЁЙПЁМДТ, ЁИАэЕЕБоМКБтРЧ СїПј Ею 2Йш СЄЕЕ СѕАЁ(ДмАЁ Ор 1.9Йш)ЁЙ, ЁИРЯЙнБоМКБтРЧ СїПј Ею 60% СЄЕЕ СѕАЁ(ДмАЁ Ор 1.5Йш)ЁЙЖѓАэ ИэБтЕЧОю АэЕЕБоМКБтДТ ЙАЗа, РЯЙнБоМКБтЖѓЕЕ 7Ды1 КДЕПРЛ ЖйОюГбДТ АЃШЃ ЙшФЁРЧ НХМГРЛ РќИСЧЯАэ РжОњБт ЖЇЙЎРдДЯДй. ЖЧЧб ЁИУжСОРћРИЗЮ КвАЁДЩЧЯАд ЕЧОњДйЁЙЖѓАэ ОД АЭРК, 2014ГтЕЕРЧ СјЗсМіАЁ АГСЄПЁМ ЁИРхБт УпАшЁЙДТ РЬЙЬ КИЗљЕЧАэ РжОњБт ЖЇЙЎРдДЯДй(6).
<ЧЅ1> ЁИЛчШИКИРх・СЖММ РЯУМ АГЧѕЁЙ(2011Гт)ПЁМРЧ БоМКБтРЧЗсРЧ АГЧѕ ИёЧЅ
 |
|
УтРќ : ГЛАЂКЮ ЁИРЧЗс・АГШЃПЁ АќЗУЧб РхБтУпАш(СжЗЮ МКёНКСІАјУМАш АГЧѕПЁ АќЗУЧб АГЧѕПЁ ДыЧиМЁЙ
2011Гт 6Пљ, 8ТЪ ЁИ(ТќАэ) АГЧѕНУГЊИЎПРПЁМРЧ СжПфЧб УцНЧ, СпСЁШ・ШПРВШ ПфМв(2025Гт)ЁЙПЁМ
БоМКБтРЧЗс КЮКаРЛ ЙпУщЧд.
|
2014ГтЕЕПЭ 2016ГтЕЕРЧ СјЗсМіАЁ АГСЄПЁМЕЕ 7Ды1 КДЕПРЧ ЛшАЈРК ИёЧЅЗЮ ЧЯАэ РжОњСіИИ, ЙЬЙЬЧб АЈМвПЁ ИгЙАЗЖОњНРДЯДй. БзПЁ ДыЧиМ РЬЙј ЁИРчЦэ・ХыЧеЁЙПЁ РЧЧб РдПјЗс2РЧ НХМГПЁДТ КДПјРЧ МіРЭ СѕАЁЖѓДТ РЏРЮРЬ РжБт ЖЇЙЎПЁ, БИ 7Ды1 КДЕПРИЗЮКЮХЭРЧ РЬЧрРК ОюДР СЄЕЕ СјЧрЕЩ АЭРИЗЮ Л§АЂЧеДЯДй. ДйИИ, БтСИРЧ 7Ды1 КДЕПРЧ АЃШЃСїПјРЛ БтАшРћРИЗЮ СйРЬДТ АЭРК АЃШЃОїЙЋРЧ АњЙаШИІ УЪЗЁЧЯБт ЖЇЙЎПЁ КвАЁДЩЧеДЯДй. РЬЙЬ РЬЧрЧб КДПјПЁМДТ АЃШЃКИСЖРкРЧ УЄПыРЛ ДУИЎАХГЊ АЃШЃОїЙЋИІ ХИ СїСОРИЗЮ РќШЏЧЯАэ РжДйАэ КИЕЕЕЧАэ РжНРДЯДй.
ЕћЖѓМ РњДТ РЬЙј ЁИРчЦэ・ХыЧеЁЙПЁМЕЕ, 2014ГтЕЕРЧ СјЗсМіАЁ АГСЄ НУПЁ РчЙЋМКРЬ БтДыЧб БИ 7Ды1 КДЕПРЧ ДыЦј ЛшАЈ(9~18ИИ КДЛѓ)РК КвАЁДЩЧЯДйАэ ЦЧДмЧЯАэ РжНРДЯДй. АдДйАЁ, РдПјЗс1Ањ 2РЧ СЁМіАЁ 30СЁ ЙлПЁ ТїРЬГЊСі ОЪБт ЖЇЙЎПЁ, РчЙЋМКРЬ РЯТяРЬ БтДыЧб БИ 7Ды1 КДЕП(РдПјЗс1)РЧ ДыЦј ЛшАЈПЁ РЧЧб РдПјРЧЗсКёРЧ ДыЦј ЛшАЈЕЕ ЙйЖі Мі ОјНРДЯДй.
ДйИИ, ЛчФкРЬ РЧЗсАњРхРК РЬЙј БоМКБтКДЛѓРЧ ЁИРчЦэ・ХыЧеЁЙРК ЁИАњЕЕБт, РсСЄРћРЮ УГИЎЁЙРЬАэ, ДйРН Йј РЬШФРЧ АГСЄПЁМДТ ЛѕЗЮПю АГЧѕЕЕ ЧЪПфЧЯДйАэЕЕ ИЛЧЯАэ РжНРДЯДй(2). РњЕЕ Бз ЧЪПфМКПЁ ДыЧиМДТ РЬЧиЧЯАэ РжСіИИ, ЧтШФРЧ РЧЗсБтМњРЧ АэЕЕШГЊ РдПјШЏРкРЧ АэЗЩШ・СпСѕШ, БзИЎАэ АЃШЃСїПјРЧ ЁИРЯЧЯДТ ЙцНФ АГЧѕЁЙРЛ АЈОШЧЯИщ, БоМКБтРЧЗсРЧ АЃШЃЙшФЁРЧ СпНЩРЛ 10Ды1ЗЮ РЮЧЯЧЯДТ АЭРК КвАЁДЩЧЯДйАэ ЦЧДмЧЯАэ РжНРДЯДй. НЧСІЗЮ ЛчФкРЬ РЧЗсАњРх РкНХЕЕ, 2016ГтЕЕ СјЗсМіАЁ АГСЄПЁ ДыЧб ЧиМГ ГэЙЎПЁМ ЧтШФПЁ БоМКБтПЭ АэЕЕБоМКБтРЧ АЃШЃЙшФЁАЁ АЂАЂ ЁИ7Ды1 КДЕП ЕюЁЙ, ЁИС§СпФЁЗсНЧ ЕюЁЙ ЗЙКЇРЮ АЭРЛ НУЛчЧЯДТ ЁИРдПјРЧЗсРЧ БтДЩ КаШ・АШЁЙ БзИВРЛ СІНУЧЯАэ РжНРДЯДй(7). РЬАЭРК 2014ГтЕЕ СјЗсМіАЁ АГСЄ НУПЁ ШФЛ§ГыЕПМКРЬ РкСж ЛчПыЧб ЁИЧіРчРЧ РЯЙнКДЕП РдПјБтКЛЗсРЧ КДЛѓ МіЁЙ БзИВ(УЙ ЕюРхРК 2011Гт 11Пљ 25РЯ СпОгЛчШИКИЧшРЧЗсЧљРЧШИ УбШИ) СпРЧ ЁИ2025ГтРЧ РЬЙЬСіЁЙАЁ АэЕЕБоМКБтДТ 7Ды1 КДЛѓ, РЯЙнБоМКБт(ЧіРчРЧ БоМКБт)ДТ 10Ды1 КДЛѓПЁ ДыРРЧЯДТ ПРЧиИІ Си АЭАњ ДоИЎ, ДыДмШї АпНФ(ЬИул)РЬ РжНРДЯДй(6).
СпМвКДПјРЬ СіПЊЦїА§ФЩОюПЁ ТќАЁЧЯЕЕЗЯ УЫСј
РњДТ РЬЙј СјЗсМіАЁ АГСЄПЁМ 2ЙјТАПЁ СжИёЧиОп Чв АЭРК, 200КДЛѓ ЙЬИИРЧ СпМвКДПјРЛ СіПЊЦїА§ФЩОюПЭ РчХУФЩОюПЁ КЛАнРћРИЗЮ ТќАЁНУХАБт РЇЧб РЏРЮРЬ ДйОчЧЯАд ЦїЧдЕЧОњДйАэ ЦЧДмЧЯАэ РжНРДЯДй. ЖЧЧб, СјЗсМіАЁ АГСЄРЬ ДыКЮКаРЧ ЧиМГПЁМДТ ЁИСпМвКДПјРЬ РчХУРЧЗсПЁ ТќАЁЧЯЕЕЗЯ УЫСјЁЙРЬЖѓАэ ЧЅЧіЕЧАэ РжСіИИ, РЬЙј СјЗсМіАЁ・АГШЃМіАЁРЧ ЕПНУ АГСЄПЁМДТ СпМвКДПјРЬ ЁИРчХУРЧЗсЁЙЛгИИРЬ ОЦДЯЖѓ, ЁИРчХУАГШЃЁЙПЁЕЕ ТќАЁЧЯДТ АЭРЬ РхЗСЕЧАэ РжБт ЖЇЙЎПЁ, ОчРкИІ ЦїЧдЧЯПЉ ЁИРчХУФЩОюЁЙЖѓАэ ЧЅБтЧЯДТ АЭРЬ РћР§ЧЯДйАэ Л§АЂЧеДЯДй.
РЬ СпПЁМ АЁРх СпПфЧб АЭРК, 200КДЛѓ ЙЬИИРЧ КДПј ЙлПЁ ЛъСЄЧв Мі ОјДТ СіПЊЦїА§ФЩОюКДЕПРдПјЗс1・3(НХМГ)РЧ ПфАЧПЁ ДйОчЧб ЁИСіПЊЦїА§ФЩОюПЁ АќЧб НЧРћЁЙРЬ ЦїЧдЕШ АЭРдДЯДй : Јч РкХУ ЕюРИЗЮКЮХЭРЧ КДЕП РдПјШЏРкАЁ 10% РЬЛѓ. Јш РкХУ ЕюРИЗЮКЮХЭРЧ БфБо РдПјРЬ УжБй 3АГПљПЁ 3Иэ РЬЛѓ. Јщ РчХУРЧЗс ЕюРЧ СІАјПЁ АќЧиМ ЈБ~ЈД СпПЁ РћОюЕЕ ЕЮ АГИІ УцСЗЧбДй(ШФМњ. ЈъДТ Л§ЗЋ). РЬ РЬПмПЁЕЕ НХМГЕШ УЪСјЗсРЧ БтДЩАШАЁЛъ(80СЁ)РК СјЗсМвЛгИИРЬ ОЦДЯЖѓ, СіПЊЦїА§ СјЗсЗсГЊ РчХУ НУ РЧЧаСОЧеАќИЎЗс(РчХУСіПјКДПј) ЕюРЛ НХАэЧЯДТ 200КДЛѓ ЙЬИИРЧ СпМвКДПјЕЕ ЛъСЄЧв Мі РжАд ЕЧОњНРДЯДй.
СіПЊЦїА§ФЩОю НУНКХлРЛ АјНФРћРИЗЮ УжУЪЗЮ СІБтЧб АЭРК, ШФЛ§ГыЕПМК ГыАЧБЙРхРЧ ЛчРћАЫХфШИАЁ 2003ГтПЁ ЙпЧЅЧб КИАэМ ЁИ2015ГтРЧ АэЗЩРк АГШЃЁЙРЬСіИИ, БзЖЇПЁ ЁИРЧЗсЁЙДТ СјЗсМвРЧЗс・ЙцЙЎСјЗсПЁ ЧбСЄЕЧАэ РжОњНРДЯДй. Бз ШФПЁ РЧЗсРЧ ЙќРЇДТ ММШї ШЎДыЕЧОю 2012ГтПЁДТ ШФЛ§ГыЕПМКРЧ НЧММ АэРЇАјЙЋПјЕщРЬ СіПЊЦїА§ФЩОю НУНКХлПЁ СпМвКДПјРЛ ЦїЧдЧв АЭРЛ РЯСІШї О№БоЧЯПДНРДЯДй(8). ЦЏШї ФЋХфИЎ ХзЗчРЏХА(њХіЂ№ЮњЙ) СЄУЅУбА§Аќ(ДчНУ)РК, 2012Гт 6ПљРЧ РЯКЛИИМКБтРЧЗсЧљШИ УбШИРЧ АПЌПЁМ СіПЊЦїА§ФЩОю НУНКХлРЧ АГГфПЁ ЁИРдПјБтДЩРЛ АЁСј КДПјРЛ ЦїЧдНУХАДТ АЭРЬ ЧЪПфЁЙ, ЁИСіБнБюСіДТ КДЛѓРЬ РжДТ СјЗсМвПЭ ААРЬ 20КДЛѓ СЄЕЕРЧ МвБдИ№ МКёНКИІ Л§АЂЧЯАэ РжОњСіИИ, СЛ Дѕ БдИ№АЁ ХЋ АЭРЛ Л§АЂЧЯСі ОЪРИИщ ОШ ЕШДйЁЙЖѓАэ КаИэЧЯАд О№БоЧЯПДНРДЯДй(ЁКРЯКЛРЧЛчНХКИЁЛ 2012Гт 7Пљ 7РЯШЃ ЃК 22ТЪ). РЬЙј СјЗсМіАЁ АГСЄРК 2012Гт РЬШФРЧ БЫЕЕ МіСЄРЧ ЁИПЯМКЧќЁЙРЬЖѓАэ Чв Мі РжНРДЯДй.
РЬЙј АГСЄПЁ РЧЧи, РчХУРЧЗс・ЕПГзСжФЁРЧДТ СјЗсМв・АГОїРЧАЁ(ИИ) ДуДчЧбДйАэ ЧЯДТ СМРК РЬЧи(ПРЧи)АЁ КвНФЕЩ АЭРИЗЮ Л§АЂЧеДЯДй. АГОїРЧПЁ РЧЧб РчХУРЧЗсРЧ БтМіРЮ ГЊАЁПРФЋ СюШїЗЮ(њХіЂ№ЮњЙ) РЧЛчЕЕ, РњМПЁМ ДйРНАњ ААРЬ МжСїЧЯАд ИЛЧЯАэ РжНРДЯДй.ЁИЕПГзРЧ ЦђБеРћРЮ АГОїРЧАЁ СІАјЧЯДТ РчХУРЧЗсПЁДТ, ОюДР СЄЕЕ РЯСЄЧб ЧбАшАЁ РжДйАэ Л§АЂЧбДй. РчХУРЧЛчГЊ ЙцЙЎАЃШЃЛч МіЕЕ СѕАЁЧЯДТЕЅ РЮРћРкПј(manpower)ПЁ ЧбАшАЁ РжБт ЖЇЙЎРЬДй. РхБтРћРИЗЮДТ СіПЊЙаТјЧќРЧ СпМвКДПјРЬ СІАјЧЯДТ РчХУРЧЗс(РчХУПфОчСіПјКДПј)РЯ АЭРЬДй. ГЊДТ РЬАЭПЁ ИЙРЬ БтДыЧЯАэ РжДй. РЮРћРкПјРЬ ОаЕЕРћРИЗЮ ДоЖѓМ РўРК НКХЧРЬ ИЙАэ, ДчСїСІАЁ РжБт ЖЇЙЎПЁ ОпАЃ ДыРРПЁ РЭМїЧиСЎ РжДТ АЭ ЕюРЬ Бз РЬРЏДйЁЙ(9).
ЧтШФ, АцЕЕ(Ьюгј)БоМКБтГЊ БоМКБт РЬШФРЧ ШЏРкИІ СжЗЮ УыБоЧЯДТ СпМвКДПјРЬ ЛьОЦГВБт РЇЧиМДТ, СіПЊЦїА§ФЩОюКДЕПРдПјЗс(ЦЏШї, РдПјЗс 1Ањ 3)ИІ ЛъСЄЧЯАэ, БзАЭРЛ БтЙнРИЗЮ ЧиМ РћБиРћРИЗЮ РчХУФЩОюИІ УпСјЧЯДТ АЭРЬ КвАЁЧЧЧЯАд ЕЩ АЭРЬЖѓАэ Л§АЂЧеДЯДй.
ЁИКЙЧеУМЁЙШРЧ РхЗС
СпМвКДПјРЬ СіПЊЦїА§ФЩОюПЁ ТќАЁЧЯЕЕЗЯ УЫСјЧЯДТ АЭПЁ ДыЧиМДТ, ЙњНс ИЙРК КаРЬ СіРћ・АСЖЧЯАэ РжНРДЯДй. РњДТ ПЉБтПЁ ДѕЧиМ РЬЙј АГСЄПЁМ ШФЛ§ГыЕПМКРК КДПј・РЧЗсНУМГРЧ ЁИКИАЧ・РЧЗс・КЙСі КЙЧеУМЁЙШ(РЧЗсБтАќРЬ ЕПРЯЙ§РЮ ЖЧДТ АќЗУЙ§РЮАњ ЧдВВ, ПЉЗЏ СОЗљРЧ АќЗУНУМГРЛ АГМГ. РЬЧЯ, ЁИКЙЧеУМЁЙ)РЧ РхЗСИІ УпСјЧЯПДДйАэ ЦЧДмЧЯАэ РжНРДЯДй. РЬАЭРЬ СІАЁ 3ЙјТАПЁ СжИёЧб АЭРдДЯДй.
СІАЁ РЬЗИАд ЦЧДмЧЯДТ РЬРЏДТ 3АГ РжНРДЯДй. УЙ ЙјТАДТ, ЛѓБт СіПЊЦїА§ФЩОюКДЕПРдПјБтКЛЗс1・3РЧ ПфАЧРЮ ЁИСіПЊЦїА§ФЩОюПЁ АќЧб НЧРћЁЙРЧ ЈщРЧ ЈДПЁ ЁИАГШЃКИЧшПЁМРЧ ЙцЙЎАГШЃ, ЙцЙЎАЃШЃ, ЙцЙЎРчША ЕюРЧ АГШЃМКёНКИІ СІАјЧЯДТ НУМГРЬ ЕПРЯ КЮСі ГЛПЁ РжДТЁЙ АЭРЬ ЦїЧдЕШ АЭ. ЕЮ ЙјТАДТ, СјЗсМіАЁЛѓРЧ ЁИРкХУ ЕюЁЙПЁ ЁИРкХУЁЙ(my home) ЛгИИРЬ ОЦДЯЖѓ, ЁИАГШЃРЧЗсПј, ЦЏКАОчШЃГыРЮШЈ, АцКё(ЬюоЈ)ГыРЮШЈ, РЮСіСѕАэЗЩРкБзЗьШЈ, РЏЗсГыРЮШЈ ЕюЁЙРЛ ЦїЧдЧб АЭ. ММ ЙјТАДТ ЕПРЯЙ§РЮРЬГЊ АГМГРкАЁ ЕПРЯЧЯДйДТ Ею ЁИЦЏКАЧб АќАшЁЙПЁ РжДТ АцПьДТ ЛъСЄЧв Мі ОјОњДј Рд・Х№Пј НУРЧ ПЌАшИІ ЦђАЁЧб ЧзИё(Х№ПјНУАјЕПСіЕЕЗс1・2 Ею 8АГ ЧзИё)РЧ ЛъСЄРЛ РЮСЄЧб АЭРдДЯДй<ЧЅ2>. ЕЮ ЙјТАДТ ЁИРкХУ ЕюЁЙПЁ АГШЃРЧЗсПјРЛ УпАЁЧб АЭРЛ СІПмЧЯИщ СОЗЁ БзДыЗЮРЬСіИИ, ММ ЙјТАДТ КаИэЧб ЙцФЇ РќШЏРдДЯДй.
<ЧЅ2> Рд・Х№ПјНУРЧ АќАшБтАќРЧ ПЌАш АШПЁ РЬЙйСіЧЯДТ РќИС
 |
|
УтРќ : ШФЛ§ГыЕПМК КИЧшБЙ РЧЗсАњ ЁИ2018ГтЕЕ СјЗсМіАЁАГСЄРЧ АГПф, РЧАњЅАЁЙ 66ТЪ, 2018ГтЕЕ СјЗсМіАЁ
АГСЄМГИэШИ(2018Гт 3Пљ 5РЯ АГУж) РкЗсПЁМ ЙпУщЧд.
|
ЁИЦЏКАЧб АќАшПЁ РжДТ КИЧшРЧЗсБтАќ ЕюЁЙРК, 1998ГтРЧ СјЗсМіАЁ АГСЄПЁМ ЛѕЗгАд СІНУЕШ БдСЄРЬИч, ЧиДч КИЧшРЧЗсБтАќРЧ АГМГРк・ДыЧЅРкАЁ ЧиДч ДйИЅ РЧЗсБтАќ ЕюРЧ АГМГРк・ДыЧЅРкПЭ ЕПРЯЧб АцПьГЊ ФЃСЗ ЕюРЮ АцПьИІ РЧЙЬЧЯАэ, ЁИЦЏКАЧб АќАшПЁ РжДТ КИЧшРЧЗсБтАќ ЕюЁЙРЧ ЛчРЬПЁМ ШЏРкИІ МвАГЧпРЛ АцПьПЁДТ, СОЗЁДТ (ЧЅ3)ПЁ СІНУЕШ СіЕЕЗс ЕюРК ЛъСЄЧв Мі ОјОњНРДЯДй. РЬАЭРК 2Гт ШФРЮ 2000ГтПЁ ЙпСЗЧЯДТ АГШЃКИЧшСІЕЕ ОЦЗЁПЁМ, РЯКЮ РЧЗсБтАќРЬГЊ АГШЃЛчОїРк(ЦЏШї, ЁИКЙЧеУМЁЙ)АЁ ШЏРк・РЬПыРкИІ ЁИЦїРЇЧЯАэ ХыСІЁЙЧЯДТ АЭРЛ ПЙЙцЧЯБт РЇЧб СЖФЁЖѓАэ Л§АЂЧв Мі РжНРДЯДй. ШФЛ§МК(ДчНУ)РК, РЧЗсПЭ АГШЃРЧ ПЌАшЗЮНс ЕЖИГЧб ЛчОїРк ЛчРЬРЧ ПЌАшИИРЛ ЛѓСЄ(пЬяв)ЧЯАэ РжОњНРДЯДй.
Рњ РкНХЕЕ ЁККИАЧ・РЧЗс・КЙСі КЙЧеУМЁЛ(1998)ПЁМ, ЁИЁККЙЧеУМЁЛРЧ 4АГРЧ ИЖРЬГЪНК УјИщЁЙРЧ УЙ ЙјТАЗЮ, ЁИСіПЊ ЕЖСЁЁЙ(ЁИЁККЙЧеУМЁЛАЁ ШЏРк・РЬПыРкИІ РкНХРЬ АцПЕЧЯДТ АЂ НУМГПЁ ЁКЦїРЇ・ХыСІЁЛ, АсАњРћРИЗЮ РЬПыРкРЧ МБХУРЧ РкРЏИІ СІЧбЧЯДТ АЭЁЙ)РЛ О№БоЧЯПДНРДЯДй. БзПЭ ЕПНУПЁ РњДТ ЁИЁКЦїРЇ・ХыСІЁЛДТ, ЁККЙЧеУМЁЛРЧ АЂ НУМГРЧ МКёНКРЧ СњРЬ РЯСЄ МіСиРЛ РЏСіЧЯАэ РжДТ АцПьПЁДТ, ЧзЛѓ РЬПыРкПЁАд КвИЎЧб АЭРК ОЦДЯАэ ПРШїЗС РЬПыРкРЧ ОШНЩАЈРЛ ГєРЬДТ УјИщЕЕ РжДйЁЙЖѓАэЕЕ СіРћЧпНРДЯДй(10).
РЯКЛРЧ СіПЊЦїА§ФЩОю НУНКХлРЧ АГГфРЧ ЙпРќАњ СЄУЅ ЧќМКПЁ ХЋ АјЧхРЛ Чи ПТ ЁИСіПЊЦїА§ФЩОюПЌБИШИЁЙДТ 2016ГтЕЕ КИАэМПЁМ, СОЗЁ ЁИЛдЛдРЬ Ш№ОюСЎМ СІАјЕЧОю ПТ РчХУМКёНКЁЙРЧ ЙЎСІСЁРЛ СіРћЧб ДйРНПЁ, ЁИАЂ МКёНКРЧ АСЁРЛ ЛьИА РЯУМРћ СІАјРЧ НЧЧіРЬ ЧЪПфЧЯДйЁЙЖѓАэ АСЖЧЯАэ, БзАЭРЛ НЧЧіЧЯБт РЇЧб ЁИМКёНК ЛчОїРкРЧ Й§РЮЁЙРЧ МБХУЛчЧзРЧ ЧЯГЊЗЮ, ЛчШИКЙСіЙ§РЮРЬГЊ РЧЗсЙ§РЮРЧ ЁИАцПЕ ХыЧеЁЙ(СІ ЙцНФРИЗЮ ИЛЧЯИщ ЁИКЙЧеУМЁЙ)РЛ СІНУЧЯПДНРДЯДй(11).
РЬЙј СјЗсМіАЁ АГСЄПЁМ, ЁИЦЏКАЧб АќАшПЁ РжДТ КИЧшРЧЗсБтАќ ЕюЁЙАњ АќЗУЕЧДТ БдСІАЁ АХРЧ УЖЦѓЕШ АЭРК, ШФЛ§ГыЕПМКРЬ ЧтШФ СіПЊЦїА§ФЩОюИІ УпСјЧЯБт РЇЧиМДТ ЁИКЙЧеУМЁЙИІ РАМКЧв ЧЪПфАЁ РжДйАэ ЦЧДмЧб АЭРЛ НУЛчЧЯАэ РжНРДЯДй. РЧЗсБтАќРЧ ЁИКЙЧеУМЁЙ ШДТ, 2000ГтРЧ АГШЃКИЧшСІЕЕ НЧНУ РќШФПЁМКЮХЭ СјЧрЕЧАэ РжСіИИ, РЬЙј АГСЄПЁ РЧЧи БзАЭРЬ ЧбУў Дѕ АЁМгШ ЕЩ АЭРИЗЮ Л§АЂЧеДЯДй.
ПфОчКДЛѓРЬ АГШЃРЧЗсПјРИЗЮ РќШЏЧЯЕЕЗЯ АЗТЧЯАд РЏЕЕ
СІАЁ 4ЙјТАЗЮ СжИёЧб АЭРК, 2017ГтРЧ АГСЄ АГШЃКИЧшЙ§ПЁМ ЁИАГШЃРЧЗсПјЁЙРЬ СІЕЕШЕЧОю РЬЙј АГШЃМіАЁ АГСЄРИЗЮ БтСИРЧ АГШЃПфОчКДЛѓАњ 25Ды1 РЧЗсПфОчКДЛѓРЬ АГШЃРЧЗсПјРИЗЮ РќШЏЧЯЕЕЗЯ АЗТЧЯАд РЏЕЕЕЧАэ РжДТ АЭРдДЯДй. БИУМРћРИЗЮДТ ПфОчКДЛѓРИЗЮКЮХЭРЧ РЬЧрРЬ ЛѓСЄЕЧАэ РжДТ ЁИЅАЧќ ПфОчКДЛѓЁЙРЧ БтКЛМіАЁДТ, АГШЃПфОчКДЛѓАњ ЕПРЯЧб БнОзРИЗЮ МГСЄЕЧОњРЛ ЛгИИ ОЦДЯЖѓ, ОчШЃЧб ЁИРЬЧрСЄТјСіПјАЁЛъЁЙ(1РЯ 93ДмРЇ. РЬЧрРИЗЮКЮХЭ 1ГтАЃ. 2021Гт 3ПљБюСіРЧ БтАЃ ЧбСЄ)РЬ УпАЁЕЧОњНРДЯДй.
РЬ СЁРК, 2006ГтПЁ АГШЃПфОчКДЛѓ ЦѓСіАЁ АЉРкБт АсСЄЕЧОњРЛ ЖЇПЁДТ, БзАЭРЧ РЬЧрУГЗЮ ГыРЮКИАЧНУМГ ЕюРЬ ЛѓСЄЕЧОю АГШЃМіАЁРЧ ДыЦј АЈОзРЬ ДчПЌНУ ЕЧОњДј АЭАњДТ ХЋ ТїРЬРдДЯДй. СіБнРК ЙЯБт ОюЗЦАкСіИИ, ДчНУ ШФЛ§ГыЕПМКРК ЁИПфОчКДЛѓРЧ РчЦэМКРЧ ШПАњЁЙЗЮНс РЧЗсКИЧшПЁМ 4,000Оя ПЃ АЈМв, АГШЃКИЧшПЁМ 1,000Оя ПЃ СѕАЁ, ТїАЈ 3,000Оя ПЃРЧ БоПЉКё ЛшАЈРЬЖѓДТ ЁИСЖРтЧб НУЛъ(уЫпЉ)ЁЙРЛ ЙпЧЅЧЯПДНРДЯДй(12).
АГШЃРЧЗсПјПЁ ДыЧб ЁИСјМіМКТљЁЙРЬЖѓАэЕЕ ИЛЧв Мі РжДТ МіАЁ МГСЄПЁ УпАЁЧиМ, РќМњЧб АЭУГЗГ СјЗсМіАЁЛѓРЧ ЁИРкХУ ЕюЁЙПЁ АГШЃРЧЗсПјРЬ ЦїЧдЕШ АЭ(ЧбЦэ, ГыРЮКИАЧНУМГАњ ПфОчКДЛѓРК ПЉБтПЁМ СІПм)РК, АГШЃРЧЗсПјРЛ РАМКЧЯБт РЇЧб ШФЛ§ГыЕПМКРЧ ЁИСјНЩЕЕ(ђиу§гј)ЁЙАЁ ГЊХИГ ЧіЛѓРЬЖѓАэ ИЛЧв Мі РжНРДЯДй. ДѕБИГЊ АГШЃПфОчКДЛѓПЁМ АГШЃРЧЗсПјРИЗЮРЧ РќШЏПЁДТ КДЛѓРќШЏСіПјЛчОїЕЕ РћПыЕЫДЯДй.
РЬ РЬЧрРЬ ШФЛ§ГыЕПМКРЬ ПЙУјЧб ДыЗЮ МјСЖЗгАд СјЧрЕШДйИщ, УжДы 10ИИ АГРЧ ПфОчКДЛѓРЬ АГШЃРЧЗсПјРИЗЮ РЬЧрЧЯАэ, Бз АсАњЗЮ СІЕЕЛѓ ЁИКДПј КДЛѓЁЙРК ЕПРЯЧб МіИИХ АЈМвЧЯАд ЕЫДЯДй. ИЛЧв ЧЪПфЕЕ ОјРЬ, РЬАЭРК ШФЛ§ГыЕПМКРЬ БзИЎАэ РжДТ ЁИ2025ГтРЧ РЧЗсБтДЩКА ЧЪПфКДЛѓ МіЁЙ(ЛшАЈ)ПЁ ЦїЧдЕЫДЯДй.
ДйИИ, РЬ РќШЏРЬ МјСЖЗгАд СјЧрЕЩСі ОюЖГСіДТ КвХѕИэЧеДЯДй. ПжГФЧЯИщ, ПфОчКДЛѓПЁМ АГШЃРЧЗсПјРИЗЮРЧ РќШЏРК ЁИАэЗЩРкКИАЧКЙСіАшШЙ・АГШЃКИЧшЛчОїАшШЙЁЙРЧ ЁИУбЗЎБдСІЁЙРЧ ЙќРЇ ЙлРЮ АЭПЁЕЕ КвБИЧЯАэ, АГШЃРЧЗсПјПЁ РЧЧб АГШЃКёПы БоСѕРЛ ПАЗСЧЯДТ РЯКЮРЧ(РчСЄДЩЗТРЬ ОрЧб) НУСЄУЬРК, 2018~2020ГтЕЕРЧ СІ7Бт ЛѓБт АшШЙПЁ АГШЃРЧЗсПјРЧ СЄКёИІ ЦїЧдЧЯСі ОЪРК АЭРЛ РЬРЏЗЮ ЧЯПЉ, АГШЃРЧЗсПјРИЗЮРЧ РќШЏ НХУЛРЧ СЂМіИІ КИЗљЧЯАэ РжБт ЖЇЙЎРдДЯДй.
ЃлКЛАэДТ ЁКРЯКЛРЧЛчНХКИЁЛ 2018Гт 10Пљ 16РЯШЃПЁ АдРчЧб ЁИ2018ГтЕЕ ЕПНУ АГСЄРЛ РЧЗсСЄУЅРЧ АќСЁПЁМ ОюЖЛАд РаРЛБюЁЙПЁ ХЉАд АЁЧЪЧб АЭРдДЯДй.
* ЙЎЧх --------------------------------------------------------------------------------
|
(1) кояЬясфЂ ЁИ医жћЭЃЊЌЯљЊђьщЊЫЊЗЊЦіЂЊъ№кЊрЊПЊсЊЮђржћмУтЦ体ЭЇЊЮъЋзт・ъЋіЮЊђёьуЪЁЙ
ЁКоф会мС険ттмУЁЛ 2018Гт 5Пљ 1РЯШЃЃК 6ЂІ13ТЪ.
(2) кояЬясфЂ ЁИ医жћЋЫーЋКЊЫ応ЊИЊП医жћбІ関ЊЮ弾еєюмЊЪ対応ЊђђЈъЕЊЗЊПЊЄЁЙ
ЁКьэ経ЋиЋыЋЙЋБЋЂЁЛ 2018Гт 4ПљШЃЃК 26ТЪ.
(3) кояЬясфЂ ЁИоф会ЊЌгоЊЊЏ変ћљЊЗаќтњњдуцЊЌђфЊрёщЊЧђѕЊЌЭдЊЏЊЦ効суюмЊЪ医жћЊЮ№ЋЭъ体№ЄЊђ実њо
ЊЙЊыЁЙ ЁКьэмт医оРуцмУЁЛ 2018Гт 4Пљ 21РЯШЃЃК 8ЂІ9ТЪ.
(4) ьЃйЪиЁ ЁИмтвДгјђржћмУтЦЫЧявЊЧЊЮЋэЋмЋУЋШђЈъЕтЂтњЊЮмС険юъщФ拡гоЊЮяйѓўюм・歴оШюмјФ価ЁЙ
ЁКйўћљжЇязмУЁЛ 2018Гт 7ПљШЃЃК 18ЂІ25ТЪ.
(5) ьЃйЪиЁ ЁИ医薬љЁдѕЊЮоЈщФ対効Э§јФ価ЊЯЁК医жћяйѓўюмЁЛЊЫЊЯЊтЊІ№ћЊяЊУЊПЁЙ
ЁКъХЪЪЃЏмС険ђржћЁЛ 2018Гт 9ПљШЃ: 40ЂІ42ТЪ.
(6) ьЃйЪиЁ ЁИЃЗ対ЃБмЛпЩгојыоћЪѕлАімЊЮ実њоЪІвірѕЊШіц当рѕЊђЭХЊЈЊыЁЙ ЁКйўћљжЇязмУЁЛ
2014Гт 5ПљЃК 16ЂІ22ТЪ(ЁКђЂцДјаЮРЋБЋЂЊШђЂцД医жћжЇ§ЭЁЛ ЬЭѕЎпілЎ, 2015, 64ЂІ77ТЪ)
(7) кояЬясфЂ ЁИјСрї28вДгјђржћмУтЦЫЧявЊЌйЭЊЖЊЗЊПЊтЊЮЁЙ ЁКмЛъТЁЛ 2016Гт 12ПљШЃЃК9 37ЂІ943ТЪ.
(8) ьЃйЪиЁ ЁИђЂцДјаЮРЋБЋЂЋЗЋЙЋЦЋрЊЮлі・њМяйпОЊЮѕѓэЛЊШ概вЗ拡гоЊЮ経ъеЊђїЎЊыЁЙ ЁКйўћљжЇязмУЁЛ
2015Гт 3ПљШЃЃК 20ЂІ28ТЪ(ЁКђЂцДјаЮРЋБЋЂЊШђЂцД医жћжЇ§ЭЁЛ ЬЭѕЎпілЎ, 2015, 22ЂІ34ТЪ).
(9) эўкћњЮл ЁКїдЊЄюЄгы医ЁЛ ЋжЋУЋЏЋоЋѓоф, 2016, 241ТЪ.
(10) ьЃйЪиЁ ЁКмСЫэ・医жћ・миђГммљъ体ЁЛ 医学піъТ, 1998, 41ЂІ42ТЪ(ЁК医жћ経済・яйѓў学ЊЮїЎЯДЁЛ
ЬЭѕЎпілЎ, 2018, 327ЂІ329ТЪ).
(11) ьЃйЪиЁ ЁИЁКђЂцДјаЮРЋБЋЂ研ЯМ会2016вДгјмУЭБпіЁЛЊђЊЩЊІ読ЊрЊЋЃПЁЙ
ЁКйўћљжЇязмУЁЛ 2017Гт 8ПљШЃЃК 10ЂІ16ТЪ.
(12) 栄яЅыШ ЁК医жћмС険ЊЮЯА№уЫЧњд јСрї18вДЫЧњдЊЮЯљюцЊШЋнЋЄЋѓЋШЁЛ лі研, 2017, 94ТЪ.
|
|
ЁМКИУцЁН АГШЃРЧЗсПјРК РЧЗсРЮАњ ШФЛ§ГыЕПМКАњРЧ НХЗкАќАш ШИКЙПЁ БтПЉ
ФкРЬСюЙЬ СыРЬФЁЗЮ(сГєЛтэьщ郎) ГЛАЂРЬ НЧНУЧб 2006ГтРЧ РЧЗсСІЕЕ АГЧѕПЁМДТ, АГШЃ
ПфОчКДЛѓРЧ АЉРлНКЗБ ЦѓСі АсСЄАњ РЧЗсПфОчКДЛѓРЧ СјЗсМіАЁРЧ ДыЦј ЛшАЈРЬ ДмЧрЕЧОњ
Аэ БзАЭПЁ РЧЧи, РЧЛчШИ・КДПјДмУМРЧ ШФЛ§ГыЕПМКПЁ ДыЧб НХЗкДТ ДмЙјПЁ ЛчЖѓСГНРДЯ
Дй. РЬФЩЧЯХИ РЏХАШїФк(ђЎгЎњЙхщ)(РЯКЛИИМКБтРЧЗсЧљШИ КЮШИРх)ДТ, БзАЭРЛ ЁИНЩАЂЧб ЦЎ
ЖѓПьИЖАЁ ЕШ ЁКЛчАЧЁЛЁЙРЬОњДйАэ ШИАэЧЯАэ РжНРДЯДй(ЁИАГШЃРЧЗсПјРЧ УЂМГАњ ИИМКБтКДПј
РЧ АцПЕ АњСІ(ЫПћо医жћъТЊЮѓмртЊШиЗрѕбЂмЛъТЊЮ経営ЮЄ№Й)ЁЙ ЁКРЯКЛКЙСіДыЧа ЛчШИКЙСі
ГэС§ЁЛ СІ138ШЃ, 2018Гт 3Пљ. РЮХЭГнЛѓПЁ АјАГ).
БзЗЏГЊ Бз ШФ АГШЃПфОчКДЛѓРЧ ЦѓСі・ГыРЮКИАЧНУМГ ЕюРИЗЮРЧ РќШЏРЬ АХРЧ СјЧрЕЧСі
ОЪОвБт ЖЇЙЎПЁ, ШФЛ§ГыЕПМКРК ММШї БЫЕЕИІ МіСЄЧЯПЉ ЙЮСжДч СЄБЧЧЯРЮ 2011ГтПЁ
АГШЃПфОчКДЛѓРЧ ЦѓСі・РќШЏБтЧбРЛ 2017ГтЕЕ ИЛБюСі ПЌРхЧпНРДЯДй. АдДйАЁ СІ2Бт
ОЦКЃ ГЛАЂ ОЦЗЁПЁМ ЁИПфОчКДЛѓРЧ ЙцЧтПЁ АќЧб АЫХфШИЁЙ(2015Гт 7Пљ~2016Гт 1Пљ)РЧ
СјСіЧб ГэРЧПЭ ЧеРЧ ЧќМКРЛ АХУФ, ШФЛ§ГыЕПМКРК 2017ГтРЧ АГСЄ АГШЃКИЧшЙ§ПЁМ, РЯКЛ
РЧЛчШИПЭ КДПјДмУМРЧ ПфБИРЧ ДыКЮКаРЛ ЙоОЦЕщРЬДТ ЧќХТЗЮ, ЁИАГШЃРЧЗсПјЁЙРЛ УЂМГЧдАњ
ЧдВВ АГШЃПфОчКДЛѓ ЦѓСі・РќШЏБтЧбРЛ 2023ГтЕЕ ИЛБюСі ДйНУ ПЌРхЧЯПДНРДЯДй. КЛЙЎПЁ
М ИЛЧб 2018ГтРЧ АГШЃМіАЁ АГСЄПЁМРЧ АГШЃРЧЗсПјПЁ ДыЧб КёБГРћ ГєРК АГШЃМіАЁ
МГСЄАњ ОчШЃЧб РќШЏУЫСјАЁЛъРК, БзАЃ БЫЕЕМіСЄРЧ ЁИУжСО ИЖЙЋИЎЁЙЖѓАэ Чв Мі РжНРДЯДй.
РЬЗЏЧб ЧСЗЮММНКПЭ АсСЄРЛ ХыЧиМ, ШФЛ§ГыЕПМКПЁ ДыЧб РЧЗсРЮ УјРЧ КвНХАЈЕЕ ЛѓДчШї
КвНФЕЧОњДйАэ Л§АЂЧеДЯДй. ЕћЖѓМ РњДТ АГШЃРЧЗсПјРЧ УЂМГРК АГКАРЧ РЧЗс СЄУЅРЧ ЦВ
РЛ ГбОюМ, ЧтШФРЧ РЧЗсАГЧѕРЛ РЧЗсРЮАњ ШФЛ§ГыЕПМКРЧ ЧеРЧ ЧќМКПЁ БйАХЧиМ УпСјЧЯ
ДТЕЅ РжОюМ КвАЁЧЧЧЯИч, ОчРкРЧ НХЗкАќАшРЧ ШИКЙПЁ ХЉАд БтПЉЧпДйАэ Л§АЂЧЯАэ РжНР
ДЯДй.
|
[ПјЙЎУтУГ : http://www.inhcc.org/jp/research/news/niki/]
ДЯХА Зљ(ПјРњРк) / РЬПЕМї(ЙјПЊ) news1@silverinews.com
<РњРлБЧРк © НЧЙіОЦРЬДКНК, ЙЋДм РќРч Йз РчЙшЦї БнСі>

![[РЬАЉМїРЧ НЧЙіЗЙ(Гњ)ХЉИЎПЁРЬМЧ] Ию ЙјРЬГЊ ЧрКЙЧЯМЬГЊПф?](/news/photo/202404/14605_13047_1829.jpg) [РЬАЉМїРЧ НЧЙіЗЙ(Гњ)ХЉИЎПЁРЬМЧ] Ию ЙјРЬГЊ ЧрКЙЧЯМЬГЊПф?
[РЬАЉМїРЧ НЧЙіЗЙ(Гњ)ХЉИЎПЁРЬМЧ] Ию ЙјРЬГЊ ЧрКЙЧЯМЬГЊПф?






