(통권 208호 2021.11.01. 논문1-3)
논문: ‘고가 신약 때문에 의료비는 급등한다’는 설(說)의 재검토 ③
(‘니키 교수의 의료시평(196)’ “문화련정보” 2021년 11월호(524호) : 10-17쪽)
 |
의약품 비율 미미하게 감소, 의약품시장 규모도 고정
이상은 미시 수준에서의 검토였고, 다음은 거시 수준에서의 검토를 간단하게 하겠습니다.
앞서 기술한 바와 같이 2015년도에는 의약품비(조제의료비)가 9.4%나 급등했습니다. 그러나 2016년도에는 반대로 엄격한 의약품비 억제정책으로 전년 대비 조제의료비 증가율은 마이너스(-4.8%)로 돌아섰습니다(표. 표의 기점을 2013년도로 한 것은 아베 2차 정권이 본격적으로 시동을 건 해이기 때문입니다). 그 결과 개산(槪算)의료비 중 조제의료비 비율은 2015년의 19.0%를 정점으로 이후 미미하게 감소하고 있습니다. 국민의료비 대비 의약품비 비율도 2015년도의 23.0%를 정점으로 이후 미미하게 감소하여 2017년도 22.0%, 2018년도 21.7%가 되었습니다.
<표> 개산의료비 중의 조제의료비, 국민의료비 중의 의약품 비율, 국내 의료비 의약품 시장의 추이
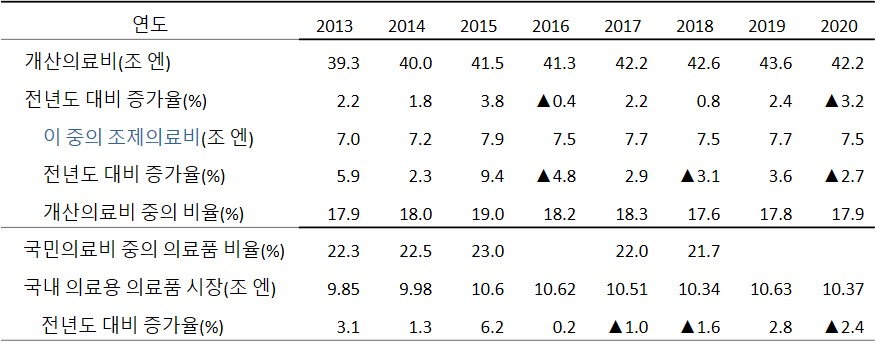 |
후생노동성. ‘국민의료비의 구조’. 각 연도 발표분.
IQVIA 의료품시장 통계(Answer News. ‘국내 의약품시장 2020년은 2.4% 감소한 10.4조엔’(2021년 2월 22일 통계
에서 중복 인용).
주 : 1. ‘개산의료비’는 의료보험·공비부담분의 의료비를 집계한 것으로, ‘국민의료비’의 약 98%에 상당.
2. ‘국민의료비의 구조’는 비정기적으로 발표되어, 2016년도 분은 미공표. 최근 수치는 2018년도.
3. IQVIA 데이터는 도매상으로부터의 병원, 진료소, 약국의 약가를 근거한 구입금액 총액.
'일본 국내 의료용 의약품 시장의 추이'를 봐도 2015~2019년 6년간 10조 엔 이상으로 거의 고정되어 있어 급등은 보이지 않습니다.
본 '의료시평(186)'에서 나타낸 바와 같이 제2차 아베 정권의 엄격한 의료비 억제 정책으로 의약품비를 포함한 '국민의료비'의 2013~2018년도 연평균 증가율은 1.70%에 그쳤고, 국내총생산(GDP)의 성장률 1.74%를 약간 밑돌았습니다(9). 그때까지는 국민의료비 증가율은 GDP의 성장률을 웃도는 것이 '정상 상태'로, 고이즈미 정권시대(2001~2006년)조차 양자는 각각 1,27%, 0.38%였습니다. 이를 고려하면 아베 정권은 고이즈미 정권시대 이상으로 엄격한 의료비 억제 정책을 실시한 것입니다.
2020년도 개산의료비는 실질적으로 2조 엔 감소
게다가 2020년도에는 코로나 위기에 의해 의료기관 진료를 줄여 '개산의료비'는 전년도에 비해 1조4000억 엔(3.2%)이나 감소했습니다. 오오미치 히사시(大道久, 일본대학 명예교수) 교수가 지적하듯이, 이것에 최근의 의료비 증가 경향(평균 연 7000억 엔)을 더하면, 2020년도의 실질 의료비 감소는 2조엔 이상이 된다고도 말할 수 있습니다(10). 만일 2021년도 이후 의료비의 기존 증가가 회복된다고 해도 2020년도 단년도의 침체를 메우는 데만 3년이 걸리게 됩니다. 저는 이 점에서도 고가 신약에 의한 의료비 급등설은 현실과 동떨어진다고 판단하고 있습니다.
또한, '고가 신약에 의한 의료비 급등설은 세계의 흐름'이라고 주장되는 경우가 있으나, 현실은 반대입니다. 2000년대 들어 의료비 증가율 둔화(GDP 대비 1인당 의료비도 포함)는 일본에 국한되지 않고 한국 이외의 고소득 국가에 공통적인 현상입니다(11).
고소득 국가 중 미국은 정부가 의약품 가격 또는 의약품비를 통제하지 않고 '자유약가제도'를 채택하는 유일한 나라이지만, 바이든 정부의 보건복지부는 올해 9월 미국 역사상 처음으로 포괄적 약가인하 계획을 발표하여, 현재 이 계획을 뒷받침하는 법안의 심의가 이루어지고 있습니다(12, 13). 다만 이의 성립여부는 현재 시점에서는 불투명합니다.
결론
이상의 검토를 통하여 저의 2016년의 판단 '새로운 의약품, 의료기술에 적정한 가격을 정하고 적정 이용을 추진한다면 기술발전과 전국민 건강보험제도는 양립할 수 있다'는 타당성을 재확인할 수 있었다고 생각합니다.
앞으로도 고가 신약이 잇달아 출시될 것은 거의 확실하며 그때마다 '이번에는 다르다(This time is different)'는 발언이 다시 제기될 가능성이 있습니다. 그러나 정부가 2016년의 '약가제도의 근본적 개혁을 위한 기본방침'(4개 장관 합의) 및 '최적 사용 추진 가이드라인(의약품)'을 모두 무기로 하여, 개개의 의약품 가격(약가) 및 의약품 총액을 계속 통제할 것은 확실하며, 이로 인해 의료보험 재정의 파탄은 방지될 수 있다고 생각합니다[주3].
또한, 나카무라 히로시(中村洋, 게이오기주쿠대학 교수) 교수는 '옵디보 소란'이 한창이던 2016년에 일본 제약기업의 '3개의 한계' 중 첫 번째로 ‘"고약가형" 신약의 연구개발에만 의존한 비즈니스 모델의 한계’를 들어 제약기업에 대해 '거시적 차원에서의 예견력(豫見力)'을 갖고 '약제비 상승 억제 정책에 대한 내성을 가진 기업으로의 탈피'를 제언하였습니다(14). 이 제언은 제약산업의 발전과 과도한 국민의료비 증가 억제의 양립 방향을 제시하고 있어, 지극히 선구적이라고 생각합니다. 나카무라 교수는 최근 '일본판 비용대비효과평가제도 과제와 향후 개혁 방향'을 ‘개인적인 생각에 근거’해 포괄적으로 정리·논술하고 있는데, 이 제도에 대한 필독문헌이라고 할 수 있습니다(15).♧
[본고는, 『일본의사신보』 2021년 10월 2일호(5084호)에 게재된 「고가 신약 때문에 의료비는 급등하는가? 재론(再論)」에 가필한 것입니다.]
|
[주3] 기술 진보는 의료비 증가의 단순한 '독립변수'가 아니다(18)
미국 의료경제학에서는 전통적으로 신약을 포함한 의료기술 진보가 의료비 증가
의 주요인이며 이것에 대한 제어는 어렵다는 이해가 지배적입니다. 이 점에 대한
실증연구로 유명한 것은 미국을 대표하는 의료경제학자인 뉴하우스(Newhouse)
의 1992년의 연구로, ‘인구 증가와 인플레 요인분을(GDP 디플레이터를 이용해)
제외한’ 1인당 실질 의료비의 상세한 증가 요인 분석을 실시해, 기술 진보가 주된
원인이라고 하는 결론을 얻었습니다(19). 일본의 의료경제학에서도 이 견해가(제
가 보면) 무비판적으로 받아들여지고 있습니다.
이에 대해 캐나다를 대표하는 의료경제학자인 에반스(Evans)는 1985년의 논문
‘필요성의 환상’에서 이러한 견해를 비판하고 “기술 진보가 의료비에 미치는 영향
은 의료시스템이 기술 진보에 어떻게 반응하고, 그것을 어떻게 이용하는가에 따
라 다르다”, “기술 진보 자체는 외부에서 의료시스템에 영향을 주는 외생변수(外
生變數)가 아니다”라고 주장했습니다(20). 또한, 그는 기술 진보만이 아닌 인구고
령화에 대해서도 동일하게 말할 수 있다고 하였습니다. 미국의 의료경제학자 겟
젠(Getzen)도 1992년에 “의료비 수준은 객관적인 추세 - 인구나 사망률, 기술, 혹
은 다른 통제 불능 요인-의 산물이 아니라 주로 정치적이거나 전문직에 의한 선택
의 결과”라고 강조했습니다(21).
저 자신도 1995년에 1970~1992년에 의료 '기술 진보는 의료비 수준을 상승시켰
는가'를 '사회의료진료행위별 조사4)' 등을 이용해 상세히 검토하여, 일본에서는
적어도 1980년대 이후에는 '의료기술'(투약·주사, 화상진단·검사, 처치·수술 등)의
의료비 비율은 증가하지 않았다는 점을 밝혀 다음과 같이 결론지었습니다. ‘이 결
과는 의료기술 진보에 따른 의료비 증가를 모두 부정하는 것은 아니다. 필자는 현
대 의료기술 진보의 대부분은 의료비를 증가시킬 가능성을 가지고 있지만, 일본
에서는 후생성의 엄격한 의료비 억제정책에 의해 이의 실현이 방지되었다고 생각
한다. 즉, 의료기술 진보는 의료비 증가의 단순한 ‘독립변수’가 아니고, 의료비 억
제 정책에 의해 상당 정도 조작 가능한 ‘종속변수’인 것이다‘(18:116쪽).
그 후 니시무라 슈조(西村周三)·교고쿠 다카노부(京極高宣) 씨도 '의료경제실태조
사' 등을 이용해서 '의료비 증가에 대한 의료기술 진보의 영향'을 계측하여, 저와
같이 다음과 같은 결론을 얻었습니다. ‘의료비에서 차지하는 비율로 볼 때, 의료기
술의 진보는 예를 들면, 의료비 억제 정책에 따른 약가기준 등의 억제에 의해서
나타난 강력한 영향에 명확하게 대응하지 못하여, 의료기술에 의한 지출률을 반
드시 상승시키지는 않는다.’(22) 그 후 일본에서는 의료기술 진보와 의료비 증가와
의 관계에 대한 본격적인 실증연구는 실시되지 않았습니다.
|
역자 주4) 건강보험제도에서 수급자에 대한 진료행위의 내용, 부상·질병의 상황, 조제행위의 내용, 약제의 사용 상황
등을 명확히 하여 건강보험 행정에 필요한 기초자료의 조사이며, 현재는 ‘사회의료진료행위별 통계’로 변경.
* 문헌 ------------------------------------------------------------
|
(9) 二木立 「第二次安倍内閣の医療・社会保障改革の総括」 『文化連情報』 2021년 1월호: 12-22쪽.
(10) 大道久 「診療報酬制度の課題と将来」 『週刊社会保障』 2021년 8월 9-16일호: 62-67쪽.
(11) OECD:Health at a Glance 2019. OECD, pp.151-152.
(12) 三枝治 「バイデン政権、包括的薬価引下げ計画を発表」 『国際医薬品情報』 2021년 9월 27일호: 50-52쪽.
(13) 髙山一夫 「アメリカの医療政策動向⑯ 薬価引き下げ法案をめぐる動向」 『文化連情報』 2021년 11월호: 28-31쪽.
(14) 中村洋 「薬剤費上昇抑制策に対して耐性を持つ企業への脱皮に向けて」 『国際医薬品情報』 2016년 5월 23일호: 7-10쪽.
(15) 中村洋 「日本版費用対効果評価制度の課題と今後の改革の方向性(1-3)」 『Monthly IHEP(医療経済研究機構レター)』 2021년 7~9월호.
(16) 二木立 「医薬品等の費用対効果評価は『医療政策的』にはもう終わった」. 二木立 『地域包括ケアと医療・ソーシャルワーク』 勁草書房, 2019, 105-108쪽.
(18) 二木立 「技術進歩は1980年代に医療費水準を上昇させたか? - 技術進歩と医療費抑制政策との関係の検討」. 二木立 『日本の医療費』 医学書院, 1995, 85-122쪽.
(19) Newhouse JP. Medical care costs: How much welfare loss? Journal of Economic Perspectives 6(3): 3-21,1992.
(20) Evans RG: Illusions of necessity. J Health Politics, Policy and Law 10: 439-467, 1985.
(21) Getzen TE: Population aging and the growth of health expenditures. Journal of Gerontology. 47(3): S98-104, 1992.
(22) 西村周三・京極高宣 「医療における技術革新と産業としての医療-医療費増大への医療技術進歩の影響について」. 宮島洋・西村周三・京極高宣編 『社会保障と経済 3 社会サービスと地域』 東京大学出版会, 2010, 127-148쪽.
|
니키 류(원저자) / 이영숙(번역) news1@silverinews.com
<저작권자 © 실버아이뉴스, 무단 전재 및 재배포 금지>

![[이갑숙의 실버레(뇌)크리에이션] 몇 번이나 행복하셨나요?](/news/photo/202404/14605_13047_1829.jpg) [이갑숙의 실버레(뇌)크리에이션] 몇 번이나 행복하셨나요?
[이갑숙의 실버레(뇌)크리에이션] 몇 번이나 행복하셨나요?





